| Antenas | Antenas acopladas en fase (phase-array) |
|---|---|
| Posición del paciente | Decúbito supino. Cabeza primero |
| Centro | Cuerpo de esternón |
| Monitorización | Cardíaca (VCG y PPU). Respiratoria |
| Vía venosa | En brazo derecho. Vía con conexión en Y |
| Contraste | Quelatos de gadolinio (Gd) |
| Volumen |
0,1 mmol / Kg para perfusión. 0,2 mmol/kg para tardío. 0,2 mmol/kg para angio-RM con contraste |
| Flujo | 3-4 ml / seg |
| Suero fisiológico | El doble que el contraste administrado |
A. SECUENCIAS ESPÍN-ECO
1. Sincronización ECG: calibrar - ajustar la frecuencia cardiaca
• Si la frecuencia oscila, es mejor poner la frecuencia superior
2. Retraso tras la sincronización ["Trigger delay" (TD)]
• En sístole ajustar el TD según la frecuencia cardíaca. Menos artefactos de flujo lento intracavitario
- Frecuencia cardíaca > 75 lat / min, TD = 50 mseg.
- Frecuencia cardíaca < 75 lat / min, TD = 100 mseg
3. Bandas de presaturación.
• Plano trasnversal: poner presaturación paralela superior e inferior para disminuir los artefactos de flujo intracavitarios.
B. SECUENCIAS ECO DE GRADIENTE
1. Sincronización ECG retrospectiva
• Si la sincronización es manual: introducir la frecuencia cardíaca teniendo en cuenta que:
- La frecuencia cardiaca aumenta durante la apnea.
- Si la frecuencia oscila, es mejor poner la frecuencia superior
2. Número de fases
- Ajustar el número de fases al máximo posible durante la apnea que pueda hacer el paciente
3. Retraso tras la sincronización ["Trigger delay" (TD)]
• En cine-RM las imágenes deben empezar a adquirirse lo antes posible tras la onda R del ECG
- El TD será lo más corto posible - la 1ª imagen obtenida será telediastólica
• Estudios coronarias: las imágenes deben obtenerse en diástole (coronarias de mayor calibre)
- El TD para sincronizar en diástole es variable según la frecuencia cardíaca (400 - 600 mseg)
|
Frecuencia cardíaca
|
50
|
60
|
70
|
80
|
90
|
100
|
|---|---|---|---|---|---|---|
|
"Trigger delay"
|
605
|
545
|
502
|
470
|
445
|
425
|
C. RESPIRACIÓN
1. Apnea
• Siempre que sea posible
• Generalmente apnea espiratoria
• Apnea inspiratoria en sospecha de pericarditis constrictiva
2. Sincronismo respiratorio
• Sincronizando con el movimiento de la pared abdominal (cinturón de registro de los movimientos respiratorios)
3. Navegador
• Ajustado a la superficie del diafragma derecho
1. Transversal
- Programar sobre el localizador sagital y coronal
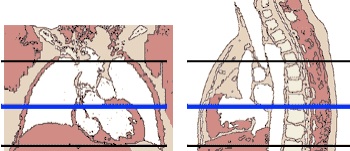
2. Sagital
- Programar sobre el localizador axial y coronal

3. Coronal
- Programar sobre el localizador axial y sagital
- Para el plano coronal es necesario

1. Tres cámaras
- Programar sobre el localizador coronal
- Seleccionar la imagen coronal en la que se vea la punta del VI y la válvula aórtica
- Angular desde la punta del VI hasta el punto medio de la válvula aórtica

![]()
.gif)
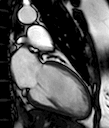
2. Dos cámaras AI-VI (eje largo vertical)
- Programar sobre el localizador axial
- Seleccionar la imagen axial en la que se vea la válvula mitral
- Angular desde la parte anteroapical del VI hasta el punto medio de la válvula mitral

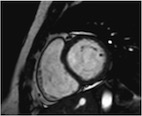
4. Eje corto
- Programar una doble angulación sobre el plano coronal y el plano axial
- Seleccionar las imágenes en las que se vea el septo interventricular
- Angular sobre el coronal y el axial un plano perpendicular al tercio medio del septo interventricular


5. Cuatro cámaras
- Programar sobre 2 cámaras AI-VI y eje corto
- Seleccionar la imagen central del plano 2 cámaras AI-VI
- Angular desde la punta del VI hasta la parte media de la válvula mitral
- Desplazar el centro de la imagen hasta el tercio medio de la válvula mitral posterior
- Sobre el eje corto angular desde la parte superior del músculo papilar posterior hasta la punta del VD


3. Tracto de salida de ventrículo izquierdo - raíz de aorta
- Programar sobre el localizador axial
- Seleccionar la imagen axial en la que se vea la válvula aórtica
- Angular desde la parte media de la válvula aórtica hasta la parte anteroapical del VI

1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM (un corte multifase). Plano 3 cámaras, 2 cámaras (AI-VI) y 4 cámaras
• En apnea espiratoria
3. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
4. Mapa de T1 nativo. Plano eje corto
• En eje corto: basal, medio y apical
5. Mapa T2. Plano eje corto
6. T2-TSE/STIR. Plano eje corto
• Grosor de corte, al menos, 10 mm. Para optimizar la relación señal/ruido
7. Perfusión de 1er paso. Plano eje corto (3 cortes) y 4 cámaras (1 corte)
• Durante la administración de 0´05 mol/kg ó 0´1 mmol/kg a 3 o 4 ml/seg seguido de 25 ml de suero fisiológico
• Apnea durante los primeros segundos seguido de respiración suave y superficial
• Grosor de corte 8 - 10 mm.
• Resolución en plano <2.5 mm.
Completar la administración de contraste para el realce tardío: 0,2 mmol/kg
Durante la espera para el realce tardío adquirir las secuencias de cuantificación de flujo
8. Cuantificación del flujo
• Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
• Plano perpendicular a arteria pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
9. Secuencias de detección de tiempo de inversión “Look Looker”
• Obtener entre 5 y 10 minutos post-contraste
• Imágenes con múltiples tiempos de inversión: seleccionar el óptimo
10. Secuencias de realce tardío. Plano eje corto, 4 cámaras y 2 cámaras
• Ajustar el tiempo de inversión (TI) para anular el miocardio
• Adquisición en fase medio-diastólica o telediastólica
• Resolución en plano < 2 mm.
11. Mapa de T1 post-contraste
• A los 15 minutos de la administración del contraste
• Para obtener el volumen del espacio etracelular (VEC) mediante la fórmula
- VEC miocardio = (1−hematocrito) × R1 miocardio / R1 sangre
R1 miocardio = (1/T1miocardio precontraste) - 1/T1miocardio postcontraste)
R1 sangre = (1/T1sangre precontraste−1/T1sangre poscontraste)
1. Localizador 3 planos: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM (un corte multifase). Plano 3 cámaras, 2 cámaras (AI-VI) y 4 cámaras
• En apnea espiratoria
3. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
4. Mapa de T1 nativo. Plano eje corto
• En eje corto: basal, medio y apical
5. OPCIONAL - Marcaje miocárdico. Plano eje corto
• Desde la base hasta el apex ventricular
6. Perfusión de 1er paso. Plano eje corto (3 cortes) y 4 cámaras (1 corte)
• Durante la administración de 0´05 mol/kg ó 0´1 mmol/kg a 3 o 4 ml/seg seguido de 25 ml de suero fisiológico
• Apnea durante los primeros segundos seguido de respiración suave y superficial
• Grosor de corte 8 - 10 mm.
• Resolución en plano <2.5 mm.
Completar la administración de contraste para el realce tardío: 0,2 mmol/kg
Durante la espera para el realce tardío adquirir las secuencias de cuantificación de flujo
7. Cuantificación del flujo
• Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
• Plano perpendicular al tracto de salida de VI
- Cuantificar obstrucción al tracto de salida de ventrículo izquierdo
• Plano perpendicular a flujo atrioventricular
- Valorar disfunción diastólica
• Plano perpendicular a vena pulmonar superior derecha
- Valorar disfunción diastólica
• Plano perpendicular a arteria pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
8. Secuencias de detección de tiempo de inversión “Look Locker”
• Obtener entre 5 y 10 minutos post-contraste
• Imágenes con múltiples tiempos de inversión: seleccionar el óptimo
9. Secuencias de realce tardío. Plano eje corto, 4 cámaras y 2 cámaras
• Ajustar el tiempo de inversión (TI) para anular el miocardio
• Adquisición en fase medio-diastólica o telediastólica
• Resolución en plano < 2 mm.
10. Mapa de T1 post-contraste
• A los 15 minutos de la administración del contraste.
• Para obtener el volumen del espacio extracelular (VEC) del miocardio mediante la fórmula
• VEC miocardio = (1−hematocrito) × R1 miocardio / R1 sangre
R1 miocardio = (1/T1miocardio precontraste) - 1/T1miocardio postcontraste)
R1 sangre = (1/T1sangre precontraste−1/T1sangre poscontraste)
1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM (un corte multifase). Plano 3 cámaras, 2 cámaras (AI-VI) y 4 cámaras
• En apnea espiratoria
3. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
4. Mapa de T1 nativo. Plano eje corto
• En eje corto: basal, medio y apical
5. Mapa de T2*. Plano eje corto
• Un corte medioventricular
6. Perfusión de 1er paso. Plano eje corto (3 cortes) y 4 cámaras (1 corte)
• Durante la administración de 0´05 mol/kg ó 0´1 mmol/kg a 3 o 4 ml/seg seguido de 25 ml de suero fisiológico
• Apnea durante los primeros segundos seguido de respiración suave y superficial
• Grosor de corte 8 - 10 mm.
• Resolución en plano <2.5 mm.
Completar la administración de contraste para el realce tardío: 0,2 mmol/kg
Durante la espera para el realce tardío adquirir las secuencias de cuantificación de flujo
7. Cuantificación del flujo
• Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
• Plano perpendicular a flujo atrioventricular
- Valorar disfunción diastólica
• Plano perpendicular a vena pulmonar superior derecha
- Valorar disfunción diastólica
• Plano perpendicular a arteria pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
8. Secuencias de detección de tiempo de inversión “Look Looker”
• Obtener entre 5 y 10 minutos post-contraste
• Imágenes con múltiples tiempos de inversión: seleccionar el óptimo
9. Secuencias de realce tardío. Plano eje corto, 4 cámaras y 2 cámaras
• Ajustar el tiempo de inversión (TI) para anular el miocardio
• Adquisición en fase medio-diastólica o telediastólica
• Resolución en plano < 2 mm.
10. Mapa de T1 post-contraste
• A los 15 minutos de la administración del contraste.
• Para obtener el volumen del espacio extracelular (VEC) del miocardio mediante la fórmula
• VEC miocardio = (1−hematocrito) × R1 miocardio / R1 sangre
R1 miocardio = (1/T1miocardio precontraste) - 1/T1miocardio postcontraste)
R1 sangre = (1/T1sangre precontraste−1/T1sangre poscontraste)
1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM (multicorte-multifase). Plano transversal
• En apnea espiratoria
• Desde las arterias pulmonares hasta el diafragma
3. Cine-RM (un corte multifase). Plano 3 cámaras, 2 cámaras (AI-VI) y 4 cámaras
• En apnea espiratoria
4. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
5. OPCIONAL - Cine-RM (multicorte-multifase). Plano 2 cámaras derechas (AD-VD)
• En apnea espiratoria
6. OPCIONAL - T1-TSE. Plano transversal
• Desde arterias pulmonares hasta el diafragma
7. OPCIONAL - T1-TSE con supresión grasa. Plano transversal
• Desde arteria pulmonar hasta el diafragma
8. Perfusión de 1er paso. Plano eje corto (3 cortes) y 4 cámaras (1 corte)
• Durante la administración de 0´05 mol/kg ó 0´1 mmol/kg a 3 o 4 ml/seg seguido de 25 ml de suero fisiológico
• Apnea durante los primeros segundos seguido de respiración suave y superficial
• Grosor de corte 8 - 10 mm.
• Resolución en plano <2.5 mm.
Completar la administración de contraste para el realce tardío: 0,2 mmol/kg
Durante la espera para el realce tardío adquirir las secuencias de cuantificación de flujo
9. Cuantificación del flujo
• Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
• Plano perpendicular a arteria pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
10. Secuencias de detección de tiempo de inversión “Look Looker”
• Obtener entre 5 y 10 minutos post-contraste
• Imágenes con múltiples tiempos de inversión: seleccionar el óptimo
11. Secuencias de realce tardío. Plano eje corto, 4 cámaras y 2 cámaras
• Ajustar el tiempo de inversión (TI) para anular el miocardio
• Adquisición en fase medio-diastólica o telediastólica
• Resolución en plano < 2 mm.
1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM (un corte multifase). Plano 3 cámaras, 2 cámaras (AI-VI) y 4 cámaras
• En apnea espiratoria
3. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
4. Mapa de T1 nativo. Plano eje corto
• En eje corto: basal, medio y apical
• Un corte medioventricular
5. Perfusión de 1er paso. Plano eje corto (3 cortes) y 4 cámaras (1 corte)
• Durante la administración de 0´05 mol/kg ó 0´1 mmol/kg a 3 o 4 ml/seg seguido de 25 ml de suero fisiológico
• Apnea durante los primeros segundos seguido de respiración suave y superficial
• Grosor de corte 8 - 10 mm.
• Resolución en plano <2.5 mm.
Completar la administración de contraste para el realce tardío: 0,2 mmol/kg
Durante la espera para el realce tardío adquirir las secuencias de cuantificación de flujo
6. Cuantificación del flujo
• Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
• Plano perpendicular a flujo atrioventricular
- Valorar disfunción diastólica
• Plano perpendicular a vena pulmonar superior derecha
- Valorar disfunción diastólica
• Plano perpendicular a arteria pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
7. Secuencias de detección de tiempo de inversión “Look Looker”
• Obtener entre 5 y 10 minutos post-contraste
• Imágenes con múltiples tiempos de inversión: seleccionar el óptimo
8. Secuencias de realce tardío. Plano eje corto, 4 cámaras y 2 cámaras
• Ajustar el tiempo de inversión (TI) para anular el miocardio
• Adquisición en fase medio-diastólica o telediastólica
• Resolución en plano < 2 mm.
9. Mapa de T1 post-contraste
• A los 15 minutos de la administración del contraste
• Para obtener el volumen del espacio etracelular (VEC) mediante la fórmula
- VEC miocardio = (1−hematocrito) × R1 miocardio / R1 sangre
R1 miocardio = (1/T1miocardio precontraste) - 1/T1miocardio postcontraste)
R1 sangre = (1/T1sangre precontraste−1/T1sangre poscontraste)
1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM (un corte multifase). Plano 3 cámaras, 2 cámaras (AI-VI) y 4 cámaras
• En apnea espiratoria
3. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
4. Mapa de T1 nativo. Plano eje corto
• En eje corto: basal, medio y apical
5. Mapa T2. Plano eje corto
6. T2-TSE/STIR. Plano eje corto
• Grosor de corte, al menos, 10 mm. Para optimizar la relación señal/ruido
7. Perfusión de 1er paso. Plano eje corto (3 cortes) y 4 cámaras (1 corte)
• Durante la administración de 0´05 mol/kg ó 0´1 mmol/kg a 3 o 4 ml/seg seguido de 25 ml de suero fisiológico
• Apnea durante los primeros segundos seguido de respiración suave y superficial
• Grosor de corte 8 - 10 mm.
• Resolución en plano <2.5 mm.
Completar la administración de contraste para el realce tardío: 0,2 mmol/kg
Durante la espera para el realce tardío adquirir las secuencias de cuantificación de flujo
8. Cuantificación del flujo
• Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
• Plano perpendicular a arteria pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
9. Secuencias de detección de tiempo de inversión “Look Looker”
• Obtener entre 5 y 10 minutos post-contraste
• Imágenes con múltiples tiempos de inversión: seleccionar el óptimo
10. Secuencias de realce tardío. Plano eje corto, 4 cámaras y 2 cámaras
• Ajustar el tiempo de inversión (TI) para anular el miocardio
• Adquisición en fase medio-diastólica o telediastólica
• Resolución en plano < 2 mm.
11. Mapa de T1 post-contraste
• A los 15 minutos de la administración del contraste
• Para obtener el volumen del espacio etracelular (VEC) mediante la fórmula
- VEC miocardio = (1−hematocrito) × R1 miocardio / R1 sangre
R1 miocardio = (1/T1miocardio precontraste) - 1/T1miocardio postcontraste)
R1 sangre = (1/T1sangre precontraste−1/T1sangre poscontraste)
1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM (un corte multifase). Plano tracto de salida VI - raíz aórtica coronal-oblicuo
• En apnea espiratoria
3. Cine-RM (un corte multifase). Plano 3 cámaras
• En apnea espiratoria
4. Cine-RM (un cortemultifase o multicorte multifase). Plano valvular aórtico
• En apnea espiratoria
5. Cine-RM (un corte multifase). Plano 2 cámaras (AI-VI)
• En apnea espiratoria
6. Cine-RM (un corte multifase). Plano 4 cámaras
• En apnea espiratoria
7. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
• Para valorar volúmenes ventriculares, el grosor y la masa miocárdica
8. Cuantificación del flujo. Plano perpendicular a raíz de aorta
• Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
3. Cine-RM (multicorte-multifase). Plano transversal
• En apnea espiratoria
• Desde las arterias pulmonares hasta el diafragma
2. Cine-RM (un corte multifase). Plano tracto de salida de VD – arteria pulmonar principal
• En apnea espiratoria
3. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
4. OPCIONAL - Cine-RM (multicorte-multifase). Plano 2 cámaras derechas (AD/VD)
• En apnea espiratoria
5. Cuantificación del flujo. Plano perpendicular a arteria pulmonar principal
• Elegir la velocidad (VENC) adecuada. Flujo sistémico 100 cm/seg
1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM (un corte multifase). Plano 3 cámaras, 2 cámaras (AI-VI) y 4 cámaras
• En apnea espiratoria
3. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
4. Cine-RM (multicorte-multifase). Plano transversal
• En apnea espiratoria
• Desde las arterias pulmonares hasta diafragma
5. OPCIONAL - Cine-RM (multicorte-multifase). Plano 2 cámaras y/o 4 cámaras
• En apnea espiratoria
6. Cuantificación del flujo
• Plano perpendicular a la aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
• Plano perpendicular a arteria pulmonar principal
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
• Plano perpendicular a flujo atrio-ventricular
1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM (multicorte-multifase). Plano transversal
• En apnea espiratoria
• Desde el vértice del pericardio hasta el diafragma
3. Cine-RM (un corte multifase). Plano 3 cámaras, 2 cámaras (AI-VI) y 4 cámaras
• En apnea espiratoria
4. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
5. T2-TSE/STIR. Plano eje corto
• Grosor de corte, al menos, 10 mm. Para optimizar la relación señal/ruido
6. Perfusión de 1er paso. Plano eje corto (3 cortes) y 4 cámaras (1 corte)
• Durante la administración de 0´05 mol/kg ó 0´1 mmol/kg a 3 o 4 ml/seg seguido de 25 ml de suero fisiológico
• Apnea durante los primeros segundos seguido de respiración suave y superficial
• Grosor de corte 8 - 10 mm.
• Resolución en plano <2.5 mm.
Completar la administración de contraste para el realce tardío: 0,2 mmol/kg
Durante la espera para el realce tardío adquirir las secuencias de cuantificación de flujo
7. Cuantificación del flujo
• Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
• Plano perpendicular al tracto de salida de VI
- Cuantificar obstrucción al tracto de salida de ventrículo izquierdo
• Plano perpendicular a flujo atrioventricular
- Valorar disfunción diastólica
• Plano perpendicular a vena pulmonar superior derecha
- Valorar disfunción diastólica
• Plano perpendicular a arteria pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
8. Secuencias de detección de tiempo de inversión “Look Looker”
• Obtener entre 5 y 10 minutos post-contraste
• Imágenes con múltiples tiempos de inversión: seleccionar el óptimo
9. Secuencias de realce tardío. Plano eje corto, 4 cámaras y 2 cámaras
• Ajustar el tiempo de inversión (TI) para anular el miocardio
• Adquisición en fase medio-diastólica o telediastólica
• Resolución en plano < 2 mm.
1. Localizador múltiple: coronal, transversal y sagital
• En apnea inspiratoria
2. Cine-RM (un corte multifase). Plano 3 cámaras, 2 cámaras (AI-VI) y 4 cámaras
• En apnea inspiratoria
3. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea inspiratoria
• Desde la base de los ventrículos hasta el ápex
4. Cine-RM (multicorte-multifase). Plano transversal
• En apnea inspiratoria
• Desde el vértice del pericardio hasta el diafragma
5. OPCIONAL - Marcaje miocárdico. Plano eje corto
• Desde la base hasta el apex ventricular
6. Perfusión de 1er paso. Plano eje corto (3 cortes) y 4 cámaras (1 corte)
• Durante la administración de 0´05 mol/kg ó 0´1 mmol/kg a 3 o 4 ml/seg seguido de 25 ml de suero fisiológico
• Apnea durante los primeros segundos seguido de respiración suave y superficial
• Grosor de corte 8 - 10 mm.
• Resolución en plano <2.5 mm.
Completar la administración de contraste para el realce tardío: 0,2 mmol/kg
Durante la espera para el realce tardío adquirir las secuencias de cuantificación de flujo
7. Cuantificación del flujo
• Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
• Plano perpendicular al tracto de salida de VI
- Cuantificar obstrucción al tracto de salida de ventrículo izquierdo
• Plano perpendicular a flujo atrioventricular
- Valorar disfunción diastólica
• Plano perpendicular a vena pulmonar superior derecha
- Valorar disfunción diastólica
• Plano perpendicular a arteria pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
8. Secuencias de detección de tiempo de inversión “Look Looker”
• Obtener entre 5 y 10 minutos post-contraste
• Imágenes con múltiples tiempos de inversión: seleccionar el óptimo
9. Secuencias de realce tardío. Plano eje corto, 4 cámaras y 2 cámaras
• Ajustar el tiempo de inversión (TI) para anular el miocardio
• Adquisición en fase medio-diastólica o telediastólica
• Resolución en plano < 2 mm.
1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM (multicorte-multifase). Plano transversal
• En apnea espiratoria
• Desde el vértice del pericardio hasta el diafragma
3. Cine-RM (un corte multifase). Plano 3 cámaras, 2 cámaras (AI-VI) y 4 cámaras
• En apnea espiratoria
4. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
5. T1-TSE. Plano de elección: transversal o 4 cámaras o eje corto
• Según la localización de la masa vista en los cine-RM
6. OPCIONAL - T1-TSE con supresión grasa. Plano de elección: el mismo que T1-TSE
• En apnea espiratoria
7. T2-TSE. Plano de elección: transversal o 4 cámaras o eje corto
• En apnea espiratoria
• Grosor de corte, al menos, 10 mm. Para optimizar la relación señal/ruido
8. Perfusión de 1er paso. Plano eje corto (3 cortes) y 4 cámaras (1 corte)
• Durante la administración de 0´05 mol/kg ó 0´1 mmol/kg a 3 o 4 ml/seg seguido de 25 ml de suero fisiológico
• Apnea durante los primeros segundos seguido de respiración suave y superficial
• Grosor de corte 8 - 10 mm.
• Resolución en plano <2.5 mm.
Completar la administración de contraste para el realce tardío: 0,2 mmol/kg
Durante la espera para el realce tardío adquirir las secuencias de cuantificación de flujo
9. Cuantificación del flujo
• Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
• Plano perpendicular a flujo atrioventricular
- Valorar disfunción diastólica
• Plano perpendicular a vena pulmonar superior derecha
- Valorar disfunción diastólica
• Plano perpendicular a arteria pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
10. Secuencias de detección de tiempo de inversión “Look Looker”
• Obtener entre 5 y 10 minutos post-contraste
• Imágenes con múltiples tiempos de inversión: seleccionar el óptimo
11. Secuencias de realce tardío. Plano eje corto, 4 cámaras y 2 cámaras
• Ajustar el tiempo de inversión (TI) para anular el miocardio
• Adquisición en fase medio-diastólica o telediastólica
• Resolución en plano < 2 mm.

1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM multicorte-multifase. Plano transversal
• Desde cayado aórtico hasta diafragma (comprobar que queda incluida la parte inferior de los ventrículo)
3. Cine-RM (un corte multifase). Plano 3 cámaras
• En apnea espiratoria
4. Cine-RM (un corte multifase). Plano 2 cámaras (AI-VI)
• En apnea espiratoria
5. Cine-RM (un corte multifase). Plano 4 cámaras
• En apnea espiratoria
6. Cine-RM (multicorte-multifase). Plano tracto de salida de VD - Válvula pulmonar
• En apnea espiratoria
7. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
8. Cuantificación del flujo. Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
9. Cuantificación del flujo. Plano perpendicular a raíz de pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
10. Cuantificación de flujo. Plano sagital/coronal oblicuo - perpendicular a arteria pulmonar derecha
• En apnea espiratoria
11. Cuantificación de flujo. Plano sagital/coronal oblicuo - perpendicular a arteria pulmonar izquierda
• En apnea espiratoria
12. AngioRM-3D post-contraste de Gd o sin contraste con navegador. Plano coronal
• Dosis de contraste: 0,2 mmol/kg a 2 ml/seg
• Obtener imágenes en fase arterial pulmonar, aórtica y de retorno venoso sistémico.
13. OPCIONAL: realce tardío - valorar cicatrices u otras complicaciones - Estratificación de riesgo
• Si se realizan secuencias de realce tardío programar las secuencias de codificación de flujo después de administrar el contraste durante la espera hasta el momento óptimo de adquirir las secuencias de realce tardío

1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM multicorte-multifase. Plano transversal
• Desde cayado aórtico hasta diafragma (comprobar que queda incluida la parte inferior de los ventrículo)
3. Cine-RM (un corte multifase). Plano 3 cámaras
• En apnea espiratoria
4. Cine-RM (un corte multifase). Plano 2 cámaras (AI-VI)
• En apnea espiratoria
5. Cine-RM (un corte multifase). Plano 4 cámaras
• En apnea espiratoria
6. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
7. Cuantificación del flujo. Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
9. Cuantificación del flujo. Plano perpendicular a raíz de pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
10. AngioRM-3D post-contraste de Gd o sin contraste con navegador. Plano coronal
• Dosis de contraste: 0,2 mmol/kg a 2 ml/seg
• Obtener imágenes en fase arterial pulmonar, aórtica y de retorno venoso sistémico.

1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM multicorte-multifase. Plano transversal
• Desde cayado aórtico hasta diafragma (comprobar que queda incluida la parte inferior de los ventrículo)
3. Cine-RM (un corte multifase). Plano 3 cámaras
• En apnea espiratoria
4. Cine-RM (un corte multifase). Plano 2 cámaras (AI-VI)
• En apnea espiratoria
5. Cine-RM (un corte multifase). Plano 4 cámaras
• En apnea espiratoria
6. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Incluir aurículas y ventrículos: desde la vena cava hasta el ápex ventricular
7. Cine-RM (multcorte-multifase). Plano 4 cámaras
• En apnea espiratoria
• Incluir desde la parte anterior de la región auricular hasta la parte posterior.
8. Cuantificación del flujo. Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
9. Cuantificación del flujo. Plano perpendicular a raíz de pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg

1. Localizador múltiple: coronal, transversal y sagital
• En apnea espiratoria
2. Cine-RM multicorte-multifase. Plano transversal
• Desde cayado aórtico hasta diafragma
3. Cine-RM (un corte multifase). Plano 3 cámaras
• En apnea espiratoria
4. Cine-RM (un corte multifase). Plano 2 cámaras (AI-VI)
• En apnea espiratoria
5. Cine-RM (un corte multifase). Plano 4 cámaras
• En apnea espiratoria
6. Cine-RM (multicorte-multifase). Plano eje corto
• En apnea espiratoria
• Desde la base de los ventrículos hasta el ápex
7. OPCIONAL - Cine-RM multicorte-multifase. Plano coronal y/o sagital
• En cardiopatías complejas
8. Cuantificación del flujo. Plano perpendicular a raíz de aorta
- Elegir la velocidad (VENC) adecuada. Flujo sistémico 150 cm/seg
9. Cuantificación del flujo. Plano perpendicular a raíz de pulmonar
- Elegir la velocidad (VENC) adecuada. Flujo pulmonar 100 cm/seg
10. OPCIONAL (según cardiopatía) - Cuantificación del flujo de otros vasos
- Arteria pulmonar derecha e izquierda
- Venas pulmonares
- Conductos de derivación
11. AngioRM-3D post-contraste de Gd o sin contraste con navegador. Plano coronal
• Dosis de contraste: 0,2 mmol/kg a 2 ml/seg
• Obtener imágenes en fase arterial pulmonar, aórtica y de retorno venoso sistémico.

